مطالعه مقطعی
غلظت ویتامین D سرمی و شاخصهای آنتروپومتریک چاقی در بزرگسالان بدون یا با مصرف دوز پایین استاتین
برآورد شده است که حدود یک میلیارد نفر در سراسر جهان دچار کمبود ویتامین D هستند، به طوری که این کمبود در کشورهای مختلف، از جمله ایران، بین 10 تا 70 درصد متغیر است. بر اساس دومین مطالعه ملی یکپارچه ریزمغذیها (NIMS)، شیوع کمبود ویتامین D در نوزادان 15 تا 23 ماهه 23.3 درصد، در نوجوانان 76 درصد، در بزرگسالان 59.1 درصد و در زنان باردار 85.3 درصد گزارش شده است. مشخص شده که کمبود ویتامین D میتواند در بزرگسالان باعث استئومالاسی و در کودکان منجر به راشیتیسم شود.
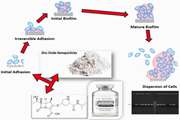
اثر همافزای نانوذرات اکسید روی و مروپنم بر تشکیل بیوفیلم در باکتری Pseudomonas aeruginosa
سودوموناس آئروژینوزا به عنوان بخشی از فلور طبیعی روده شناخته میشود و یک پاتوژن مهم که مسئول انواع عفونتهای اکتسابی در بخش مراقبتهای ویژه (ICU) در بیماران میباشد. عفونتهای بیمارستانی مرتبط با این ارگانیسم شامل مننژیت، عفونتهای خون، عفونتهای دستگاه ادراری، عفونتهای دستگاه تنفسی، عفونتهای زخم و اوتیت میانه است. سودوموناس آئروژینوزا میتواند به عنوان یک باکتری فرصتطلب با عفونتهای بهداشتی در VAP، ICU، عفونتهای محل جراحی، زخمهای سوختگی، کراتیت مرتبط باشد.
سندرم متابولیک در ارتباط با شاخص غذایی جدید، پارامترهای متابولیکی، نسفاتین-1 و امنتین-1
سندرم متابولیک مجموعهای پیچیده از ناهنجاریهای متابولیکی به هم پیوسته شامل چاقی، مقاومت به انسولین، دیسلیپیدمی و پرفشاری خون است که به طور جمعی افراد را در معرض خطر بالای بیماریهای قلبی-عروقی (CVDs) و دیابت نوع 2 (T2DM) قرار میدهد. این اختلال چندعاملی که از اهمیت جهانی برخوردار است، در دهههای اخیر با همهگیری جهانی چاقی و سبک زندگی کمتحرک شیوع بیشتری یافته است. به همین دلیل، شناسایی شاخصهای زیستی قوی و شاخصهای پیشبینیکننده که بتوانند پاتوفیزیولوژی پیچیده سندرم متابولیک و عوارض کاردیو-متابولیکی آن را روشن کنند، به یک ضرورت فوری تبدیل شده است.
متاآنالیز از کارآزماییهای تصادفی کنترلشده
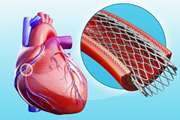
تحلیل روند زمانی نتایج بالینی برای بالونهای پوشیده از دارو در مقابل استنتهای آزادکننده دارو در بیماران مبتلا به تنگی مجدد کرونری
تنگی مجدد درون استنت کرونری (ISR) ناشی از هایپرپلازی نئوانتیمال یا آترواسکلروز جدید، همچنان یک چالش مهم پس از مداخلات کرونری از راه پوست (PCI) باقی مانده است و اجماعی در مورد استراتژی بهینه بازسازی عروق وجود ندارد. به همین منظور آرمان سلطانی مقدم و همکاران نتایج PCI برای ISR را با استفاده از بالونهای پوشیده از دارو (DCB) و استنتهای آزادکننده دارو (DES) مقایسه و روند زمانی نتایج بالینی آنها را بررسی کردند.
کارآزمایی تصادفی کنترلشده
مقایسه فشار وارد شده بر شریان براکیال و شریان اولنار بر قطر شریان رادیال
بیماریهای قلبی-عروقی (CVDs) همچنان به عنوان اصلیترین علت بیماری و مرگ و میر در سراسر جهان باقی ماندهاند. به همین دلیل، روند رو به رشد جهانی به سمت ارزیابیهای بیشتر کرونری در حال افزایش است که اهمیت پذیرش روشهای تشخیصی برای بیمارانی که تحت آنژیوگرافی کرونری (CAG) قرار میگیرند را نشان میدهد.
آزادسازی مداوم هپارین از میکروذرات پلیلاکتیک اسید (PLLA) برای کاربردهای مهندسی بافت
هپارین یک داروی ضد انعقاد است که به طور معمول برای کنترل و محدود کردن لخته شدن خون (ترومبوز) استفاده میشود. این دارو به طور گستردهای برای کنترل التهاب، متاستاز غدد سرطانی و تحریک آنژیوژنز (تشکیل رگهای خونی جدید) کاربرد دارد. هپارین به عنوان یک داروی نسبتاً جدید در کاربردهای مهندسی بافت نیز به عنوان یک عامل مناسب برای تنظیم فعالیتهای بیولوژیکی مانند تمایز سلولهای بنیادی به کاردیومیوسیتها در نظر گرفته میشود.
نانوفیبرهای بارگذاری شده با نانوذرات سلنیوم عملکرد قلبی را پس از حمله قلبی حاد در مدل رت را بهبود میبخشند
حمله قلبی حدود ۱۳٪ از تمام مرگومیرهای جهانی را شامل میشود و بهطور معمول بهعنوان اصلیترین علت بیماری و مرگومیر در سراسر جهان شناخته میشود. به دلیل ظرفیت محدود بازسازی بافت قلبی، تشکیل زخم در محل آسیبدیده منجر به اختلال در انتشار سیگنالهای الکتریکی و از دست رفتن ظرفیت انقباضی میشود که در نهایت باعث نارسایی قلبی میشود. علاوه بر این، استرس اکسیداتیو افزایشیافته در محل آسیبدیده منجر به تخریب تدریجی بافت و آپوپتوز سلولهای قلبی میشود.
بررسی شیوع هایپرکلسیوری در کودکان 2 تا 16 سال مبتلا به هماچوری میکروسکوپی بدون علامت در سال 2020 در مرکز پزشکی کودکان تهران
هایپرکلسیوری ایدیوپاتیک وضعیتی است که در آن دفع کلسیم بدون وجود هیپرکلسمی یا سایر علل هایپرکلسیوری افزایش مییابد. هایپرکلسیوری بهعنوان نسبت کلسیم به کراتینین ادرار بیش از 0.2 تعریف میشود. این وضعیت شایعترین عامل خطر متابولیک شناختهشده برای نفرولیتیازیس کلسیمی است که ممکن است منجر به علائم ادراری مختلفی شود، از جمله علائم غیراختصاصی مانند درد شکم، اریتروسیتوری، هماچوری، دیسوری و انورزیس. آنالیز ادرار 24 ساعته بهترین روش برای تشخیص هایپرکلسیوری است. شیوع هایپرکلسیوری در کودکان تا 35% در ایالات متحده و 3% تا 10% در سطح جهانی گزارش شده است. همچنین، این وضعیت شایعترین علت هماچوری میکروسکوپی پایدار است.
مرور سیستماتیک و متاآنالیز
ارزش پیشآگهی دهنده بیومارکرهای عملکرد کلیه در نارسایی قلبی با کسر تخلیه حفظشده
با توجه به شیوع بالای نارسایی قلبی با کسر تخلیه حفظشده (HFpEF) و نرخ مرگومیر پنجساله مشابه با نارسایی قلبی با کسر تخلیه کاهشیافته (HFrEF)، و نتایج متناقض در مورد بیومارکرهای پیشآگهیدهنده در HFpEF، پیوند پرهیزکار و همکاران مطالعهای سیستماتیک با هدف نقش پیشآگهیدهنده بیومارکرهای رایج عملکرد کلیه در HFpEF را انجام دادند.
مرور سیستماتیک و متاآنالیز از مطالعات مشاهدهای
ارتباط سطح خونی فلزات سنگین و عناصر زیستی با سندرم متابولیک
مطالعات نشان دادهاند که فلزات سنگین ممکن است عملکردهای فیزیولوژیکی و بیوشیمیایی اندامهای بدن را تغییر داده و مشکلات متعددی برای سلامت ایجاد کنند. به همین منظور مطهره حسنی و همکاران مطالعهای سیستماتیک و متاآنالیز با هدف بررسی ارتباط سطح خونی فلزات ضروری و غیرضروری با سندرم متابولیک (MetS) انجام دادند.