مدل سازی برای پیش بینی مرگ و میر بر اساس سابقه پزشکی گذشته در بیماران کووید-19 بستری در بیمارستان
کووید-19 مهم ترین چالش سیستم های مراقبت بهداشتی ما در عصر مدرن با مجموع مرگ و میر تایید شده حدود 7 میلیون مورد در 771 میلیون ابتلای تایید شده تا اکتبر 2023 بوده است. متداولترین پیشبینیکنندههای ثبتشده پیشآگهی شدید در بیماران کووید-19 شامل سن، جنسیت، یافتههای حاصل از اسکنهای توموگرافی کامپیوتری (CT)، سطح پروتئین واکنشگر C، سطح لاکتیک دهیدروژناز و تعداد لنفوسیتها میشود. علاوه بر این، بیماران مبتلا به بیماریهای زمینهای، شرایط نامطلوب تری را نسبت به افراد بدون بیماری زمینه ای تجربه میکنند. بیماران کووید-19 با سابقه فشار خون بالا، چاقی، بیماری مزمن ریوی، دیابت و بیماری های قلبی عروقی ممکن است منجر به بدتر شدن علائم بیماری شوند.

اگرچه کووید-19 در حال حاضر یک وضعیت اضطراری بهداشت عمومی نیست، اما افراد مستعد را همچنان در دوران پس از کووید-19 تحت تأثیر قرار می دهد. از این رو، سید امیر یاسین احمدی مطالعه ای با هدف ایجاد مدلی برای بیماران ایرانی به منظور شناسایی گروه های در معرض خطر بر اساس سابقه پزشکی گذشته (PMHx) و برخی دیگر از عوامل موثر بر مرگ بیماران بستری در بیمارستان با کووید-19 انجام دادند.
مطالعه با اطلاعات موجود بیماران بزرگسال مبتلا به کووید-19 بستری در بیمارستان های تحت پوشش دانشگاه علوم پزشکی ایران انجام شد. PMHx از کدهای ثبت شده ICD-10 استخراج شد. رگرسیون لجستیک گام به گام برای پیش بینی مرگ و میر توسط PMHx و متغیرهای کمکی پس زمینه مانند پذیرش در بخش مراقبت های ویژه (ICU) استفاده شد. کسر قابل انتساب جمعیت خام (PAF) و همچنین نسبت شانس خام و تعدیل شده (OR) با فاصله اطمینان 95 درصد (CI) گزارش شد.
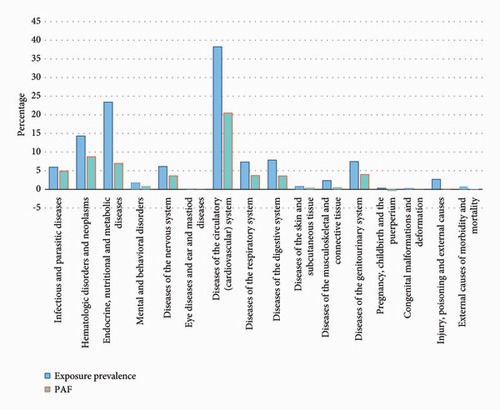
در مجموع 8879 بیمار با 19.68 درصد مرگ و میر انتخاب شدند. سابقه بیماری های عفونی و انگلی بیشترین ارتباط را نشان داد (OR = 5.72, 95% CI: 4.20, 7.82)، در حالی که بیشترین PAF مربوط به بیماری های سیستم قلبی عروقی (20.46%) بود. بر اساس مدلسازی رگرسیون لجستیک، بیشترین تأثیر، به غیر از بستری شدن در ICU و سن، برای سابقه بیماریهای عفونی و انگلی بود (OR = 3.089, 95% CI: 2.13, 4.47).
نتایج این مطالعه که در مجله یCanadian Journal of Infectious Diseases and Medical Microbiology در سال 2024 به چاپ رسید نشان داد که بستری شدن در ICU به طور قابل توجهی با افزایش احتمال مرگ و میر مرتبط است. با این حال، توجه به این نکته مهم است که بستری شدن در ICU بیشتر نشانهای برای شدت بیماری است و باید در درجه اول برای اهداف پیشبینی به جای استنتاج علّی استفاده شود. تجزیه و تحلیل دادههای دموگرافیک و بیماریهای همراه، نشان داد که سابقه بیماریهای عفونی و انگلی بیشترین ارتباط را با مرگ و میر دارد و پس از آن بدخیمیها و اختلالات خونی، اختلالات عصبی، بیماریهای دستگاه تناسلی، بیماریهای قلبی عروقی و اختلالات قرار دارند.
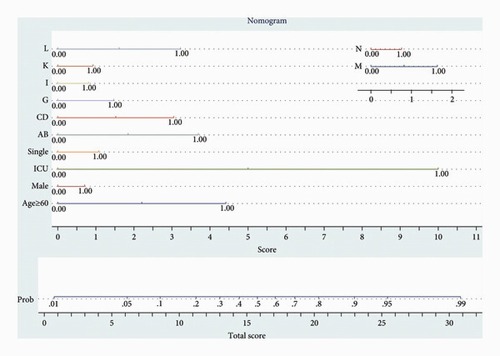
در رگرسیون چند متغیره، پس از تعدیل عوامل مختلف، پذیرش در ICU و سن بیمار ≥ 60 پیش بینی کننده قوی مرگ و میر باقی ماندند. علاوه بر این، بیماریهای عفونی و انگلی، هماتولوژیک و بدخیمیها و اختلالات پوستی بهعنوان مهمترین بیماریهای همراه مرتبط با افزایش خطر مرگ و میر ظاهر شدند. اگرچه برخی از بیماری ها مانند عفونی و انگلی با مرگ و میر ارتباط قوی داشتند، اما در بیماران بستری شایع نبودند.
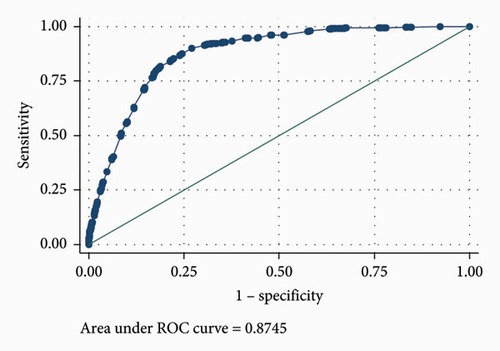
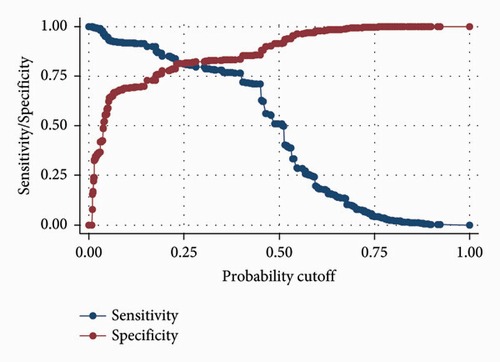
این مطالعه نشان داد، سن ≥ 60، جنس مذکر، وضعیت تاهل مجرد، بیماری های همراه (شامل عفونی و انگلی، خونی و بدخیمی، عصبی، قلبی عروقی، گوارشی، پوستی و زیر جلدی، اسکلتی- عضلانی و بافت همبند و ادراری-تناسلی) با مرگ و میر با دقت بیش از 85٪ مرتبط هستند.



ارسال به دوستان