تیکاگرلور یا کلوپیدوگرل؟ انتخاب بهتر برای بیماران قلبی پایدار بعد از استنت
یک متاآنالیز جدید روی بیش از ۵۵ هزار بیمار نشان میدهد که در افراد مبتلا به سندرم کرونری مزمن که تحت آنژیوپلاستی قرار گرفتهاند، جایگزینی کلوپیدوگرل با تیکاگرلور در درمان ضدپلاکتی دوگانه، خطر حوادث قلبی عمده و مرگومیر را به شکل معناداری کاهش میدهد. البته این اثر با افزایش خطر خونریزی جزئی همراه است. این نتایج میتواند به پزشکان در انتخاب درمان شخصیسازیشده کمک کند.
سندرم کرونری مزمن چیست؟ سندرم کرونری مزمن به وضعیتی گفته میشود که عروق کرونر قلب تنگ شدهاند، اما بیمار علائم حاد و ناگهانی مانند سکته قلبی ندارد. بسیاری از این بیماران در نهایت نیاز به آنژیوپلاستی و کارگذاری استنت پیدا میکنند. پس از این عمل، برای جلوگیری از تشکیل لخته روی استنت، درمان ضدپلاکتی دوگانه (آسپیرین همراه با یک داروی مهارکننده P2Y12) تجویز میشود که معمولا کلوپیدوگرل انتخاب اول است.
داروهای قویتر چه تفاوتی ایجاد میکنند؟ تیکاگرلور و پراسوگرل داروهای قویتری هستند که در بیماران مبتلا به سندرم کرونری حاد (مانند سکته قلبی) به طور گسترده استفاده میشوند. حالا محققان بررسی کردهاند که آیا این داروها در بیماران با بیماری قلبی پایدار (سندرم کرونری مزمن) هم میتوانند اثر بیشتری نسبت به کلوپیدوگرل داشته باشند یا خیر.
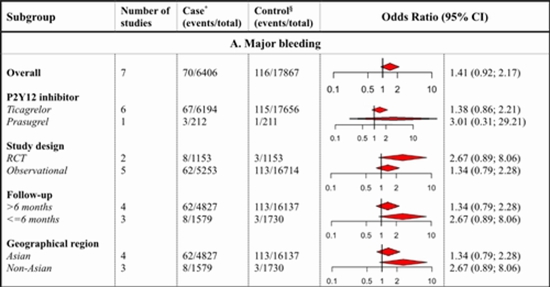
یافتههای مهم این متاآنالیز که ۱۲ مطالعه را بررسی کرده است، نتایج زیر را نشان میدهد:
- کاهش ۳۱ درصدی خطر حوادث عمده قلبی (MACE)
- کاهش ۳۷ درصدی مرگومیر کلی
- کاهش قابل توجه نیاز به revascularization (بازگشایی مجدد عروق)
- افزایش خونریزی جزئی (هرچند خونریزی عمده افزایش معناداری نداشت)
نکات مهم:
- بیشترین اثر در بیمارانی دیده شد که از تیکاگرلور استفاده کرده بودند. دادههای مربوط به پراسوگرل محدود بود.
- اثر بیشتر در مطالعات مشاهدهای، دورههای پیگیری طولانیتر از ۶ ماه و در جمعیتهای آسیایی مشاهده شد. این موضوع احتمالا به مقاومت بیشتر کلوپیدوگرل در برخی افراد آسیایی مربوط است.
- در مطالعات تصادفی کنترلشده، اثر داروهای قوی کمتر برجسته بود که احتمالا به دلیل مدت کوتاه پیگیری در این مطالعات است.
- خطر خونریزی جزئی با تیکاگرلور بیشتر از کلوپیدوگرل گزارش شد.
نتیجهگیری: این مطالعه نشان میدهد که در برخی بیماران مبتلا به سندرم کرونری مزمن، تیکاگرلور میتواند گزینه موثرتری نسبت به کلوپیدوگرل باشد و خطر مرگ و حوادث قلبی را کاهش دهد. با این حال، این یافتهها به معنای تغییر خودسرانه دارو نیست. انتخاب نوع دارو باید کاملا فردی و بر اساس شرایط بیمار (سن، سابقه خونریزی، بیماریهای همراه و خطر لخته شدن) توسط پزشک متخصص انجام شود. هنوز برای تغییر راهنماییهای بالینی، نیاز به مطالعات تصادفی بزرگ و طولانیمدت وجود دارد.
پیام نهایی: درمان ضدپلاکتی بعد از استنت همیشه تعادلی میان کاهش خطر لخته و افزایش احتمال خونریزی است. انتخاب درست و شخصیسازیشده این درمان، نقش مهمی در موفقیت بلندمدت بیماران دارد.



ارسال نظر